Causes
le péricarde est un sac à double paroi contenant le cœur et les racines des grands vaisseaux et est composé d’une composante viscérale et pariétale. L’espace péricardique compris entre les deux couches séreuses contient normalement jusqu’à 50 mL de liquide séreux. Il fournit une lubrification et une protection contre les infections. Les maladies péricardiques peuvent être isolées ou faire partie d’une maladie systémique. La tamponnade cardiaque est une affection potentiellement mortelle due à une accumulation péricardique lente ou rapide de liquide avec compression ultérieure du cœur .,
Les causes de l’accumulation de liquide péricardique conduisant à la tamponnade cardiaque sont idiopathiques, infectieuses, immuno-inflammatoires, néoplasiques, chirurgie post-cardiaque, traumatisme, insuffisance rénale, dissection aortique et diverses (insuffisance rénale chronique, maladie thyroïdienne, amylose) . Les causes les plus courantes de tamponnade sont la péricardite (infection et non-infection), iatrogène (procédures invasives cardiaques et post-chirurgie) et malignité ., Les causes plus rares sont les maladies du collagène (lupus érythémateux disséminé, polyarthrite rhumatoïde, sclérodermie), les radiations, la dissection aortique, l’urémie, l’infarctus post-myocardique et l’infection bactérienne . Les Causes d’épanchement avec une incidence élevée de progression vers la tamponnade comprennent les infections bactériennes, fongiques, associées au virus de l’immunodéficience humaine, les saignements et l’implication du cancer ., Pour tous les patients, les maladies infectieuses restent la cause la plus fréquente de tamponnade péricardique mais, en raison d’un nombre croissant d’interventions cardiaques (ablation cardiaque, implantation du plomb du dispositif et intervention coronarienne percutanée), l’incidence de l’hémopéricarde semble augmenter.
signes
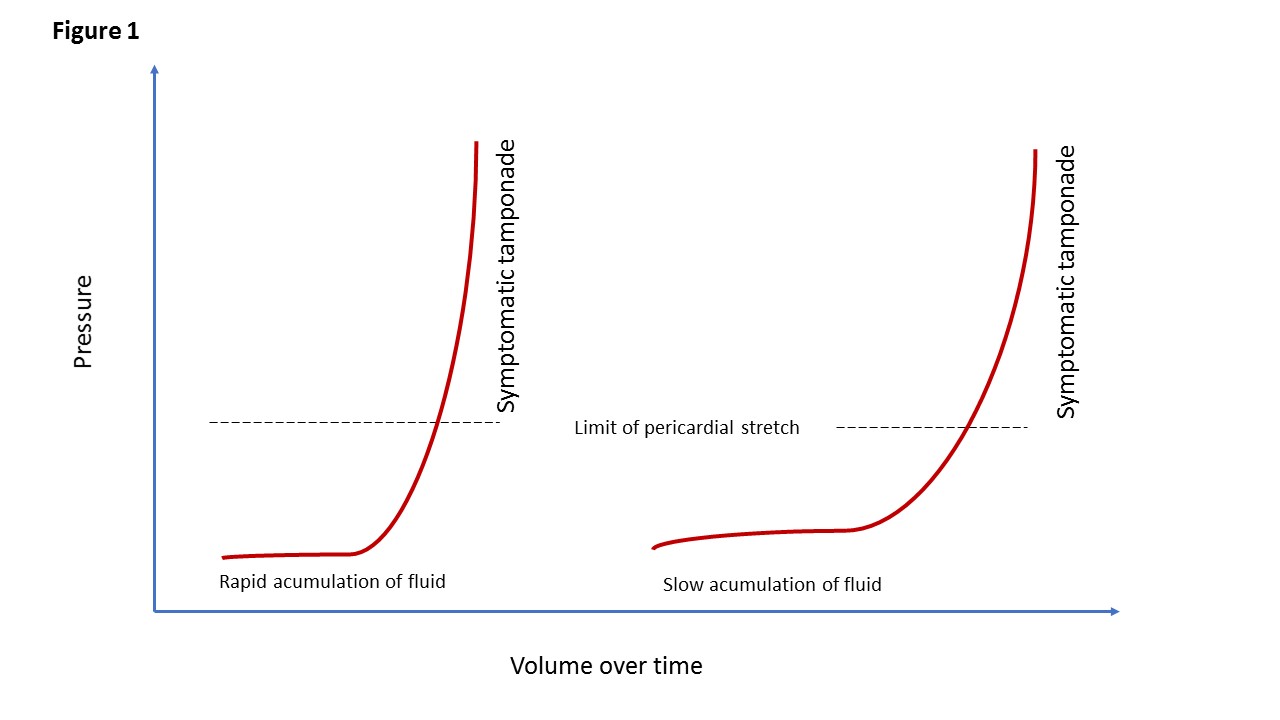
l’élément clé qui détermine la présentation clinique est le taux d’accumulation de liquide par rapport à l’étirement péricardique et l’efficacité des mécanismes compensatoires., Ainsi, la tamponnade cardiaque comprend un continuum allant d’un épanchement entraînant des effets minimes à un épanchement entraînant un collapsus circulatoire. La raideur du péricarde détermine les incréments de fluide précipitant la tamponnade . La courbe contrainte-contrainte péricardique est illustrée à la Figure 1. Il y a une phase lente et une montée abrupte, conduisant à une compression cardiaque critique. Ainsi, une accumulation rapide d’aussi peu que 150 mL de liquide peut entraîner une augmentation marquée de la pression péricardique et peut gravement entraver le débit cardiaque., En revanche, 1 000 mL de liquide peuvent s’accumuler sur une période plus longue sans effet significatif sur le remplissage diastolique du cœur. Cela est dû à l’étirement adaptatif du péricarde au fil du temps. Un péricarde conforme peut permettre une accumulation de liquide considérable dans le temps sans compromis hémodynamique.
la Figure 1. Tamponnade cardiaque.
courbes de contrainte-contrainte péricardique illustrant que le péricarde a un certain degré d’élasticité. Lorsque la limite élastique est atteinte, la pression intrapéricarde augmente., Le panneau de gauche montre la courbe pression-volume avec une augmentation rapide du liquide péricardique tandis que le panneau de droite montre un taux d’épanchement péricardique plus lent.
Plusieurs signes peuvent être présents lors de l’examen, selon la période de l’accumulation de liquide. Les signes classiques de la tamponnade cardiaque sont inclus dans la triade de Beck d’hypotension, de distension veineuse jugulaire et de sons cardiaques étouffés., D’autres signes cliniques chez un patient présentant une tamponnade cardiaque comprennent la tachycardie, le pulsus paradoxus, une diminution de la tension électrocardiographique avec des alternans électriques et une silhouette cardiaque élargie sur une radiographie thoracique avec des épanchements à accumulation lente .
l’explication physiopathologique et hémodynamique des résultats mentionnés ci-dessus est la suivante.
pendant l’accumulation de liquide, les pressions diastoliques auriculaires et ventriculaires gauche et droite augmentent et égalisent la pression similaire au sac péricardique (20-25 mmHg). L’égalisation est la plus proche pendant l’inspiration., Ainsi, la pression péricardique dicte la pression intracavitaire conduisant à une diminution progressive des volumes cardiaques. La diminution de la précharge explique la réduction du volume de l’AVC et l’augmentation compensatoire de la contractilité, et la tachycardie n’est pas suffisante pour maintenir le volume de l’AVC, entraînant ainsi une réduction du débit cardiaque. Depuis la pression de remplissage dans le côté droit du cœur est plus faible que dans le côté gauche du cœur, la pression de remplissage augmente plus rapidement dans le droit que dans le côté gauche du cœur., Pulsus paradoxus est une baisse anormale (>10 mmHg) De La pression artérielle systémique pendant l’inspiration. Normalement, la pression intrathoracique diminue pendant l’inspiration, ce qui permet au sang de circuler facilement dans le cœur droit. Inversement, le remplissage du cœur gauche diminue pendant l’inspiration, car le volume intrapéricardique est fixe. Pendant l’expiration, la pression intrathoracique augmente, ce qui entraîne moins de remplissage du cœur droit et augmente le remplissage des cavités cardiaques gauches. Lorsque le liquide s’accumule dans l’espace péricardique, la pression intrapéricarde augmente., Cela conduit à une compression du cœur droit, augmentant la pression cardiaque droite. Ainsi, le remplissage cardiaque droit repose maintenant plus fortement sur la diminution des pressions intrathoraciques pendant l’inspiration pour se remplir, exagérant le changement de pression artérielle. Le septum interventriculaire se déplace vers la gauche pendant l’inspiration et empiète sur le ventricule gauche, entraînant une nouvelle réduction du volume d’AVC du ventricule gauche .,
le processus sous-jacent au développement de la tamponnade est une réduction marquée du remplissage diastolique, qui se produit lorsque les pressions de distension transmurale deviennent insuffisantes pour surmonter les pressions intrapéricardiques accrues. La tachycardie est la réponse cardiaque initiale à ces changements pour maintenir le débit cardiaque.
le retour veineux systémique est également altéré pendant la tamponnade. Parce que le cœur est comprimé tout au long du cycle cardiaque en raison de l’augmentation de la pression intrapéricarde, le retour veineux systémique est altéré et un collapsus auriculaire et ventriculaire droit se produit., Parce que le lit vasculaire pulmonaire est un circuit vaste et conforme, le sang s’accumule préférentiellement dans la circulation veineuse, au détriment du remplissage ventriculaire gauche. Il en résulte une réduction du débit cardiaque et du retour veineux.
la quantité de liquide péricardique nécessaire pour altérer le remplissage diastolique du cœur dépend du taux d’accumulation de liquide et de la conformité du péricarde.
de petits épanchements sont visibles en arrière et ont généralement moins de 10 mm d’épaisseur (pression péricardique< 10 mmHg)., Les épanchements modérés ont tendance à être postérieurs et peuvent être circonférentiels et ont généralement une épaisseur de 10-20 mm (Pression péricardique <10 mmHg), tandis que les épanchements importants ont tendance à être circonférentiels et supérieurs à 20 mm d’épaisseur (pression péricardique >15 mmHg).
symptômes
Les symptômes de la tamponnade cardiaque varient en fonction de la durée pendant laquelle le liquide péricardique s’accumule., Comme le montre la Figure 1, une accumulation rapide de liquide dans le péricarde entraîne rapidement une forte augmentation de la pression péricardique, tandis qu’une accumulation plus lente de liquide prend plus de temps pour atteindre une pression péricardique critique ou symptomatique . Ainsi, l’impact hémodynamique d’un épanchement varie de Aucun ou léger à un choc cardiogénique, ce qui conduit à une présentation clinique allant de aiguë à subaiguë. La tamponnade cardiaque aiguë ou rapide est une forme de choc cardiogénique et se produit en quelques minutes., Les symptômes sont l’apparition soudaine d’un collapsus cardiovasculaire et peuvent être associés à des douleurs thoraciques, une tachypnée et une dyspnée. La baisse du débit cardiaque entraîne une hypotension et des extrémités froides. La pression veineuse jugulaire augmente, ce qui peut se traduire par une distension veineuse au niveau du cou et de la tête. La tamponnade cardiaque aiguë est généralement causée par un saignement dû à un traumatisme, une dissection aortique ou est iatrogène.,
l’accumulation chronique de liquide ou la tamponnade cardiaque subaiguë sont caractérisées par le fait que les patients sont plus asymptomatiques dans la phase précoce mais, lorsque la pression dépasse le point d’étirement péricardique (Figure 1), Ils se plaignent de dyspnée, d’inconfort thoracique, d’œdème périphérique, de fatigue ou de fatigue, tous les symptômes étant attribuables à
diagnostic
un diagnostic rapide est la clé pour réduire le risque de mortalité chez les patients atteints de tamponnade cardiaque., Bien que la tamponnade cardiaque soit un diagnostic clinique, l’échocardiographie (Figure 2) fournit des informations utiles et constitue la pierre angulaire de l’évaluation (disponibilité, chevet et traitement). Cependant, la tamponnade cardiaque est associée à une variété d’anomalies qui entraînent des modifications de l’électrocardiogramme (ECG), de la radiographie pulmonaire et de l’échocardiographie. Les anomalies de la tamponnade sur L’ECG sont généralement des alternans basse tension et électriques., Cependant, une tension réduite peut également être observée parmi d’autres conditions telles que la maladie myocardique infiltrante et l’emphysème, tandis que les alternans électriques caractérisés par des altérations battement pour battement du complexe QRS causées par le balancement du cœur sont spécifiques, mais non sensibles à la tamponnade. La radiographie thoracique révèle une silhouette cardiaque normale jusqu’à ce que les épanchements soient d’une taille au moins modérée (~200 mL). En général, une silhouette cardiaque élargie n’est ni sensible ni spécifique au diagnostic de tamponnade cardiaque.,
Les techniques échocardiographiques restent la méthode standard non invasive pour établir le diagnostic et peuvent être utilisées pour visualiser les anomalies de compression ventriculaire et auriculaire au fur et à mesure que le sang circule dans le cœur . Un épanchement apparaît comme une séparation transparente entre le péricarde pariétal et viscéral pendant le cycle cardiaque. Le liquide péricardique physiologique ne peut être visible que pendant la systole ventriculaire, tandis que les épanchements supérieurs à 75-100 mL sont visualisés tout au long du cycle cardiaque.
la Figure 2., Échocardiogramme bidimensionnel illustrant la tamponnade cardiaque avec effondrement ou indentation de l’oreillette droite (Flèche).,2) compression diastolique tardive/effondrement de l’oreillette droite
3) balancement du cœur dans le sac péricardique
4) veine cave inférieure dilatée avec effondrement minimal ou nul avec inspiration
5) augmentation inspiratoire relative supérieure à 40% du flux sanguin à travers la valve tricuspide
6) diminution relative supérieure à 25% du débit inspiratoire à travers p>
7) rebond septal dans le ventricule gauche pendant l’inspiration
l’échocardiographie transoesophagienne est également utile chez les patients où l’échocardiographie transthoracique n’est pas diagnostique., Il est généralement utilisé chez les patients en chirurgie post-cardiaque soupçonnés d’avoir des épanchements loculés contenant des caillots. Une imagerie supplémentaire par résonance magnétique ou tomodensitométrie n’est normalement pas nécessaire pour diagnostiquer la tamponnade cardiaque, mais peut être utilisée comme imagerie de deuxième intention en cas d’épanchements complexes ou loculés et d’évaluation de maladies ou de résultats associés ou extracardiaques. Selon la cause sous-jacente du liquide péricardique, un test de laboratoire et une analyse du liquide péricardique peuvent fournir des diagnostics., Cependant, la plupart des épanchements sont transsudés et ne donnent pas la cause sous-jacente, mais il est recommandé d’analyser le liquide péricardique pour le nombre de globules blancs, l’hématocrite, les cellules malignes et la teneur en protéines .
traitement
lorsque la tamponnade est présente ou menacée, la prise de décision clinique nécessite une urgence et le seuil de péricardiocentèse doit être faible. Le traitement de la tamponnade cardiaque est le drainage, de préférence par paracentèse à l’aiguille avec utilisation d’échocardiographie ou d’un autre type d’imagerie, telle que la fluoroscopie ., La pointe de l’aiguille est évidente sur l’imagerie, et l’imagerie peut ainsi être utilisée pour identifier le point optimal pour effectuer la centèse . Le guidage par imagerie permet à l’opérateur de sélectionner l’itinéraire le plus court et le plus sûr vers l’épanchement. Le drainage chirurgical ouvert n’est normalement pas nécessaire, mais basé sur la préférence et l’expérience locales, et est souhaitable si un saignement intrapéricarde est présent, lorsqu’il y a un péricarde coagulé et si la centèse de l’aiguille est difficile ou inefficace. Le traitement doit être individualisé et un jugement clinique réfléchi est essentiel., Les Patients présentant des épanchements importants avec des signes minimes ou inexistants de compromission hémodynamique peuvent être traités de manière conservatrice avec un suivi et une surveillance attentifs, et un traitement orienté vers la cause sous-jacente. Ainsi, les patients présentant une péricardite apparemment idiopathique et une tamponnade légère pourraient être traités pendant une période avec des anti-inflammatoires non stéroïdiens (AINS) et de la colchicine dans l’espoir que l’épanchement diminuera. La même approche ou stratégie pourrait être réalisée chez les patients atteints de tissu conjonctif ou de maladies inflammatoires., Malheureusement, il n’existe pas de traitements médicaux efficaces prouvés pour réduire un épanchement isolé. En l’absence d’inflammation, les AINS, la colchicine et les corticostéroïdes ne sont généralement pas efficaces . La péricardiocentèse seule peut être nécessaire pour la résolution des épanchements importants, mais les récidives sont également courantes, et une péricardiectomie chirurgicale ou des options moins invasives (c.-à-d. la fenêtre péricardique) doivent être envisagées chaque fois que le liquide s’accumule, devient loculé, qu’une coagulopathie est présente ou que du matériel de biopsie est requis ., Les épanchements loculés dus au saignement sont difficiles à drainer suffisamment avec une approche fermée, alors que le drainage chirurgical permet de corriger la source du saignement.
Une fois la tamponnade diagnostiquée, la prise en charge doit être orientée vers une péricardiocentèse urgente. La préparation de la péricardiocentèse, l’hydratation intraveineuse et les inotropes positifs peuvent être utilisés temporairement, mais ne doivent pas être autorisés à remplacer ou à retarder la péricardiocentèse. Le risque et les avantages de la centèse à l’aiguille doivent être pris en compte chez les patients traités par anticoagulation ou en cas de coagulopathie., La ventilation mécanique doit être évitée en raison d’une nouvelle diminution du débit cardiaque . En cas d’arrêt cardiaque dû à la tamponnade, la compression cardiaque externe a une valeur limitée ou nulle car il y a peu de place pour un remplissage supplémentaire .
un système de triage a été proposé par le groupe de travail ESC sur les maladies myocardiques et péricardiques afin d’orienter le moment de l’intervention et la possibilité de transférer le patient vers un centre de référence ., Ce système de triage est essentiellement basé sur un consensus d’experts et nécessite une validation supplémentaire afin d’être recommandé en pratique clinique.