causa
el pericardio es un saco de doble pared que contiene el corazón y las raíces de los grandes vasos y está compuesto por un componente visceral y parietal. El espacio pericárdico encerrado entre las dos capas serosas normalmente contiene hasta 50 mL de líquido seroso. Proporciona lubricación y protección contra infecciones. Las enfermedades pericárdicas pueden ser aisladas o parte de una enfermedad sistémica. El taponamiento cardíaco es una condición potencialmente mortal debido a la acumulación pericárdica lenta o rápida de líquido con la subsiguiente compresión del corazón .,
las causas de la acumulación de líquido pericárdico que conduce al taponamiento cardíaco son idiopática, infecciosa, inmunoinflamatoria, enfermedad neoplásica, cirugía post-cardíaca, trauma, insuficiencia renal, disección aórtica y miscelánea (insuficiencia renal crónica, enfermedad tiroidea, amiloidosis) . Las causas más comunes de taponamiento son pericarditis (infección y no infección), iatrogénica (procedimientos cardíacos invasivos y postoperatorios) y malignidad ., Las causas más raras son las enfermedades del colágeno (lupus eritematoso sistémico, artritis reumatoide, esclerodermia), radiación, disección aórtica, uremia, post infarto de miocardio e infección bacteriana . Las causas de derrame con una alta incidencia de progresión al taponamiento incluyen infecciones bacterianas, fúngicas, relacionadas con el virus de inmunodeficiencia humana, sangrado y compromiso del cáncer ., Para todos los pacientes, las enfermedades infecciosas siguen siendo la causa más frecuente de taponamiento pericárdico, pero, debido al creciente número de procedimientos intervencionistas cardíacos (ablación cardíaca, implante de plomo del dispositivo e intervención coronaria percutánea), la incidencia de hemopericardio parece estar aumentando.
signos
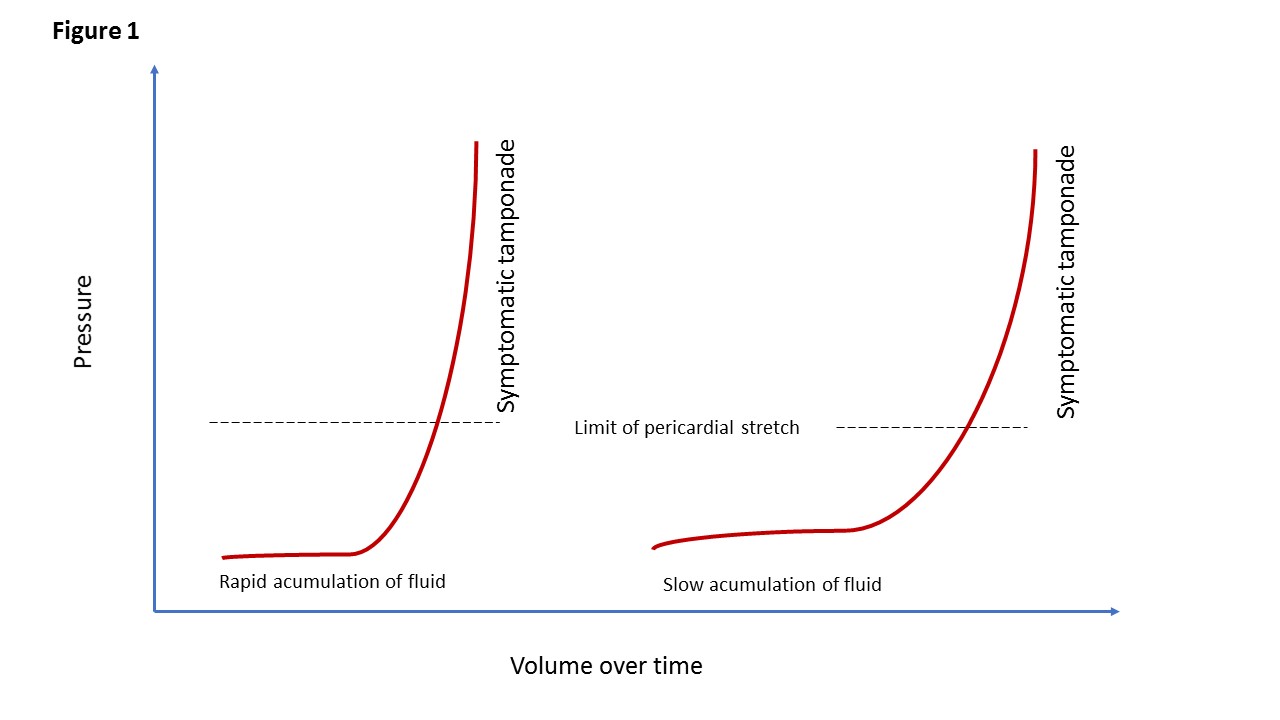
el elemento clave que determina la presentación clínica es la tasa de acumulación de líquido en relación con el estiramiento pericárdico y la eficacia de los mecanismos compensatorios., Por lo tanto, el taponamiento cardíaco comprende un continuo de un derrame que causa efectos mínimos a uno que causa colapso circulatorio. La rigidez del pericardio determina los incrementos de líquido que precipitan el taponamiento . La curva deformación-estrés pericárdico se muestra en la Figura 1. Hay una fase lenta y una subida pronunciada, que conduce a la compresión cardíaca crítica. Por lo tanto, la acumulación rápida de tan solo 150 mL de líquido puede resultar en un aumento marcado de la presión pericárdica y puede impedir severamente el gasto cardíaco., Por el contrario, 1.000 mL de líquido pueden acumularse durante un período más largo sin ningún efecto significativo sobre el llenado diastólico del corazón. Esto se debe al estiramiento adaptativo del pericardio con el tiempo. Un pericardio compatible puede permitir una acumulación considerable de líquido a lo largo del tiempo sin compromiso hemodinámico.
Figura 1. Taponamiento cardíaco.
curvas de tensión pericárdica que ilustran que el pericardio tiene algún grado de elasticidad. Cuando se alcanza el límite elástico, la presión intrapericárdica aumenta., El panel izquierdo muestra la curva presión-volumen con un rápido aumento del líquido pericárdico, mientras que el panel derecho muestra una tasa más lenta de derrame pericárdico.
varios signos pueden estar presentes durante el examen dependiendo del tiempo de acumulación de líquido. Los signos clásicos del taponamiento cardíaco se incluyen en la tríada de Beck de hipotensión, distensión venosa yugular y sonidos cardíacos amortiguados., Otros signos clínicos en un paciente con taponamiento cardíaco incluyen taquicardia, pulso paradójico, disminución de la tensión electrocardiográfica con alternancias eléctricas y una silueta cardíaca agrandada en la radiografía de tórax con derrames de acumulación lenta .
la explicación fisiopatológica y hemodinámica de los hallazgos mencionados anteriormente es la siguiente.
durante la acumulación de líquido, las presiones diastólicas auricular y ventricular izquierda y derecha aumentan y igualan la presión similar al saco pericárdico (20-25 mmHg). La ecualización es la más cercana durante la inspiración., Por lo tanto, la presión pericárdica dicta la presión intracavitaria que conduce a una disminución progresiva de los volúmenes cardíacos. La precarga disminuida explica la reducción del volumen del ictus y el aumento compensatorio de la contractilidad, y la taquicardia no es suficiente para mantener el volumen del ictus, lo que lleva a una reducción del gasto cardíaco. Desde la presión de llenado en el lado derecho del corazón es menor que en el lado izquierdo del corazón, la presión de llenado aumenta más rápidamente en el derecho que en el lado izquierdo del corazón., Pulsus paradoxus es una disminución anormal (> 10 mmHg) en la presión arterial sistémica durante la inspiración. Normalmente, la presión intratorácica disminuye durante la inspiración, lo que permite que la sangre fluya fácilmente hacia el corazón derecho. Por el contrario, el llenado del corazón izquierdo disminuye durante la inspiración, ya que el volumen intrapericárdico se fija. Durante la espiración, la presión intratorácica aumenta lo que conduce a un menor llenado del corazón derecho y aumenta el llenado de las cavidades cardíacas izquierdas. Cuando el líquido se acumula en el espacio pericárdico, la presión intrapericárdica aumenta., Esto conduce a una compresión del corazón derecho, aumentando la presión del corazón derecho. Por lo tanto, el llenado del corazón derecho ahora depende más en gran medida de la disminución de las presiones intratorácicas durante la inspiración para llenar, exagerando el cambio de presión arterial. El tabique interventricular se desplaza hacia la izquierda durante la inspiración e invade el ventrículo izquierdo, lo que lleva a una mayor reducción en el volumen del accidente cerebrovascular del ventrículo izquierdo .,
el proceso subyacente para el desarrollo del taponamiento es una marcada reducción en el llenado diastólico, que resulta cuando las presiones distendedoras transmurales se vuelven insuficientes para superar el aumento de las presiones intrapericárdicas. La taquicardia es la respuesta cardíaca inicial a estos cambios para mantener el gasto cardíaco.
El retorno venoso sistémico también se altera durante el taponamiento. Debido a que el corazón se comprime a lo largo del ciclo cardíaco debido al aumento de la presión intrapericárdica, el retorno venoso sistémico se ve afectado y ocurre el colapso de la aurícula derecha y el ventrículo derecho., Debido a que el lecho vascular pulmonar es un circuito vasto y obediente, la sangre se acumula preferentemente en la circulación venosa, a expensas del llenado ventricular izquierdo. Esto resulta en una reducción del gasto cardíaco y el retorno venoso.
la cantidad de líquido pericárdico necesaria para perjudicar el llenado diastólico del corazón depende de la tasa de acumulación de líquido y el cumplimiento del pericardio.
los derrames pequeños se observan posteriormente y son típicamente menos de 10 mm de espesor (presión pericárdica < 10 mmHg)., Los derrames moderados tienden a ser posteriores y pueden ser circunferenciales y suelen tener un grosor de 10-20 mm (Presión pericárdica <10 mmHg), mientras que los derrames grandes tienden a ser circunferenciales y mayores de 20 mm de espesor (presión pericárdica >15 mmHg).
síntomas
Los síntomas del taponamiento cardíaco varían con el tiempo durante el cual se acumula el líquido pericárdico., Como se muestra en la Figura 1, una acumulación rápida de líquido en el pericardio conduce rápidamente a un aumento pronunciado de la presión pericárdica, mientras que una acumulación más lenta de líquido tarda más en alcanzar la presión pericárdica crítica o sintomática . Por lo tanto, el impacto hemodinámico de un derrame varía de ninguno o leve a shock cardiogénico, lo que conduce a una presentación clínica que varía de aguda a subaguda. El taponamiento cardíaco agudo o rápido es una forma de shock cardiogénico y se produce en cuestión de minutos., Los síntomas son la aparición repentina de un colapso cardiovascular y pueden estar asociados con dolor torácico, taquipnea y disnea. La disminución en el gasto cardíaco conduce a hipotensión y extremidades frías. La presión venosa yugular aumenta lo que puede manifestarse como distensión venosa en el cuello y la cabeza. El taponamiento cardíaco agudo generalmente es causado por sangrado debido a trauma, disección aórtica o es iatrogénico.,
la acumulación crónica de líquido o taponamiento cardíaco subagudo se caracteriza por que los pacientes son más asintomáticos en la fase temprana pero, cuando la presión se eleva por encima del punto de estiramiento pericárdico (Figura 1), se quejan de disnea, malestar torácico, edema periférico, fatiga o cansancio, todos síntomas atribuibles al aumento de la presión pericárdica y al gasto cardíaco limitado.
diagnóstico
el diagnóstico precoz es la clave para reducir el riesgo de mortalidad de los pacientes con taponamiento cardíaco., Aunque el taponamiento cardíaco es un diagnóstico clínico, la ecocardiografía (Figura 2) proporciona información útil y es la piedra angular durante la evaluación (disponibilidad, cabecera y tratamiento). Sin embargo, el taponamiento cardíaco se asocia con una variedad de anomalías que conducen a cambios en el electrocardiograma (ECG), la radiografía de tórax y la ecocardiografía. Las anomalías del taponamiento en el ECG son típicamente alternantes de baja tensión y eléctricos., Sin embargo, la tensión reducida también se puede observar entre otras condiciones como la enfermedad miocárdica infiltrativa y el enfisema, mientras que los alternantes eléctricos caracterizados por alteraciones latido a latido en el complejo QRS causadas por el balanceo del Corazón son específicos, pero no sensibles al taponamiento. La radiografía de tórax revela una silueta cardíaca normal hasta que los derrames son al menos moderados en tamaño (~200 mL). En general, una silueta cardíaca agrandada no es sensible ni específica para el diagnóstico de taponamiento cardíaco.,
Las técnicas Ecocardiográficas siguen siendo el método estándar no invasivo para establecer el diagnóstico y se pueden utilizar para visualizar anomalías de compresión ventricular y auricular como ciclos sanguíneos a través del corazón . Un derrame aparece como una separación transparente entre el pericardio parietal y visceral durante el ciclo cardíaco. El líquido pericárdico fisiológico solo puede ser visible durante la sístole ventricular, mientras que los derrames superiores a 75-100 mL se visualizan a lo largo del ciclo cardíaco.
Figura 2., Ecocardiograma bidimensional que ilustra taponamiento cardíaco con colapso o hendidura de la aurícula derecha (Flecha).,pared e
2) compresión diastólica tardía/colapso de la aurícula derecha
3) balanceo del corazón en el saco pericárdico
4) vena cava inferior dilatada con colapso mínimo o nulo con inspiración
5) aumento inspiratorio relativo del flujo sanguíneo a través de la válvula tricúspide superior al 40%
6) disminución relativa del flujo inspiratorio a través de la válvula mitral superior al 25%
7) rebote septal en el ventrículo izquierdo durante la inspiración
la ecocardiografía transesofágica también es útil en pacientes donde la ecocardiografía transtorácica no es diagnóstica., Se usa típicamente en pacientes post-cirugía cardíaca sospechosos de tener derrames loculados que contienen coágulos. Las imágenes adicionales con resonancia magnética o tomografía computarizada normalmente no son necesarias para diagnosticar taponamiento cardíaco, pero se pueden usar como imágenes de segunda línea en casos de derrames complejos o loculados y evaluación de enfermedades o hallazgos asociados o extracardiacos. Dependiendo de la causa subyacente del líquido pericárdico, la prueba de laboratorio y el análisis del líquido pericárdico pueden proporcionar diagnósticos., Sin embargo, la mayoría de los derrames son transudados y no producen la causa subyacente, pero es una buena práctica analizar el líquido pericárdico para el recuento de glóbulos blancos, hematocrito, células malignas y contenido de proteínas .
tratamiento
Cuando el taponamiento está presente o amenazado, la toma de decisiones clínicas requiere urgencia, y el umbral para la pericardiocentesis debe ser bajo. El tratamiento del taponamiento cardíaco es el drenaje, preferiblemente por paracentesis con aguja con el uso de ecocardiografía u otro tipo de imagen, como la fluoroscopia ., La punta de la aguja es evidente en la imagen, y por lo tanto la imagen se puede utilizar para identificar el punto óptimo para realizar la centesis . La guía de imágenes permite al operador seleccionar la ruta más corta y segura hasta el derrame. El drenaje quirúrgico abierto normalmente no es necesario, pero se basa en la preferencia local y la experiencia, y es deseable si hay sangrado intrapericárdico, cuando hay un pericardio coagulado y si la centesis con aguja es difícil o ineficaz. El tratamiento debe ser individualizado, y es esencial un juicio clínico reflexivo., Los pacientes con derrames grandes con evidencia mínima o nula de compromiso hemodinámico pueden ser tratados de forma conservadora con un seguimiento y monitorización cuidadosos, y el tratamiento dirigido a la causa subyacente. Por lo tanto, los pacientes con pericarditis aparentemente idiopática y taponamiento leve podrían ser tratados durante un período con antiinflamatorios no esteroideos (AINE) y colchicina con la esperanza de que el derrame disminuya. El mismo enfoque o estrategia se podría realizar en pacientes con enfermedades del tejido conjuntivo o inflamatorias., Desafortunadamente, no hay terapias médicas eficaces comprobadas para reducir un derrame aislado. En ausencia de inflamación, los AINE, la colchicina y los corticosteroides generalmente no son efectivos . La Pericardiocentesis sola puede ser necesaria para la resolución de derrames grandes, pero las recidivas también son comunes, y se debe considerar la pericardiectomía quirúrgica u opciones menos invasivas (es decir, ventana pericárdica) siempre que el líquido se reacumule, se locule, se presente coagulopatía o se requiera material de biopsia ., Los derrames loculados debidos al sangrado son difíciles de drenar suficientemente con un enfoque cerrado, mientras que el drenaje quirúrgico ofrece la oportunidad de corregir la fuente del sangrado.
una vez diagnosticado el taponamiento, el manejo debe orientarse hacia la pericardiocentesis urgente. La preparación de la pericardiocentesis, la hidratación intravenosa y los inotrópicos positivos se pueden usar temporalmente, pero no se debe permitir que sustituyan o retrasen la pericardiocentesis. Se debe considerar el riesgo y los beneficios de la centesis con aguja en pacientes con tratamiento anticoagulante o si se presenta coagulopatía., Se debe evitar la ventilación mecánica debido a una mayor disminución del gasto cardíaco . En caso de paro cardíaco debido al taponamiento, la compresión cardíaca externa tiene un valor limitado o nulo porque hay poco espacio para el llenado adicional .
el grupo de trabajo de enfermedades miocárdicas y pericárdicas de la ESC ha propuesto un sistema de triaje para orientar el momento de la intervención y la posibilidad de trasladar al paciente a un centro de referencia ., Este sistema de triaje se basa esencialmente en el consenso de expertos y requiere validación adicional para ser recomendado en la práctica clínica.