La maggior parte dei pazienti ha bisogno di almeno una cannula per via endovenosa periferica (nota anche come catetere endovenoso) (PIVC) durante la degenza ospedaliera per liquidi e farmaci per via endovenosa, emoderivati o nutrizione (ACSQHC 2019).
Le complicanze PIVC sono comuni, ma possono essere prevenute o ridotte al minimo dalla valutazione di routine. Questo articolo discute i punti chiave della valutazione PIVC.
È necessaria una cannula IV?
Il paziente ha bisogno di questo PIVC?,
Molti PIVC sono lasciati senza ordini per fluidi o farmaci IV. Altri non sono mai usati (Limm et al. 2013; Nuovo et al. 2014).
Alcuni pazienti finiscono con due, tre o anche più PIVC simultanei, nonostante ne necessitino solo uno nella maggior parte dei casi (New et al., 2014).
Ci sono anche segnalazioni di pazienti che vengono dimessi a casa con una flebo in atto perché nessuno si è accorto che era lì! (The Nurse Path 2016)
I PIV sono spesso lasciati in “just in case” il paziente potrebbe averne bisogno. Ma qualsiasi cannula IV porta direttamente al flusso sanguigno e può essere una fonte di infezione (Ray-Barruel et al., 2017).
Valutare la necessità per il PIVC ogni turno. Se non è stato utilizzato nelle ultime 24 ore o non è probabile che venga utilizzato nelle prossime 24 ore, dovrebbe uscire.
Le eccezioni potrebbero essere una procedura pianificata imminente, monitoraggio cardiaco, storia di convulsioni, condizione medica instabile o recente chiamata di risposta rapida. Se non siete sicuri, verificare con il team di trattamento.
La cannula funziona?
Quando viene inserito un PIVC, un flashback di sangue nella camera conferma che è nella vena., Successivamente, la posizione della cannula è stimata dal flusso di fluidi IV (tramite pompa di infusione o gravità) e/o vampate IV (iniezione manuale).
Lavare il PIVC con soluzione salina allo 0,9% prima e dopo i farmaci per via endovenosa riduce la mescolanza di farmaci e diminuisce il rischio di blocco (Goossens 2015).
I PIVC spesso vengono bloccati, piegati o spostati, quindi assicurati che la cannula funzioni ancora ad ogni turno.
È possibile valutare la funzione PIVC con due semplici domande:
- L’IV si svuota facilmente?
- Il fluido IV scorre facilmente?,
La resistenza o il mancato lavaggio o flusso indica che il PIVC potrebbe essere attorcigliato o bloccato o potrebbe essere migrato fuori dalla nave (Goossens 2015).
La cannula è tollerata dal paziente?
Fornire spiegazioni ed educazione sul trattamento e verificare la comprensione del paziente (e della sua famiglia)., Assicurarsi che il paziente sappia perché il PIVC è in, e incoraggiarli a parlare se ci sono problemi, come dolore, perdite o gonfiore.
Il PIVC non deve essere doloroso. Il dolore è un sintomo precoce della flebite (infiammazione della vena) e significa che il PIVC non funziona bene e deve essere rimosso (Ray-Barruel et al., 2014).
Se il paziente ha ancora bisogno di una flebo e le sue vene sono fragili, considerare l’inserimento di un dispositivo diverso, come un catetere centrale inserito per via periferica (Demarco 2018).,
Uno studio irlandese ha rilevato che i pazienti avevano sette volte più probabilità di avere un PIVC lasciato, inutilizzato, quando non sapevano perché fosse lì (McHugh et al., 2011).
Coinvolgere il paziente e la famiglia consente loro di esprimere le loro preoccupazioni e richiede agli infermieri di affrontare i problemi e rimuovere i PIV inutilizzati.
La cannula è adeguatamente vestita e fissata?
Sono raccomandate entrambe le medicazioni in poliuretano trasparente o garza sterile e nastro adesivo (Marsh et al. 2015). Le medicazioni in poliuretano sono convenienti, in quanto consentono la visibilità del sito IV e possono rimanere in posizione fino a 7 giorni., Le medicazioni di garza e nastro funzionano bene per i pazienti diaforetici, ma dovrebbero essere cambiate ogni 2 giorni.
Le medicazioni devono essere pulite, asciutte e intatte per prevenire la contaminazione microbica del sito. Cambiare la medicazione PIVC se diventa umida, sciolta o visibilmente sporca e fissare il PIVC e il tubo di infusione con nastro, rete o benda, lasciando il sito visibile (INS 2016).
Gli audit ospedalieri mostrano che il 25% delle medicazioni PIVC non sono pulite, asciutte e intatte (New et al. 2014; Alexandrou et al. 2015). Ciò aumenta il rischio di infezione e di dislocazione della cannula.,
Un PIVC scarsamente protetto incoraggia l’infezione, poiché il movimento della cannula nella vena può consentire la migrazione di organismi lungo la cannula e nel flusso sanguigno (Marsh et al. 2015).
Segni di infezione?
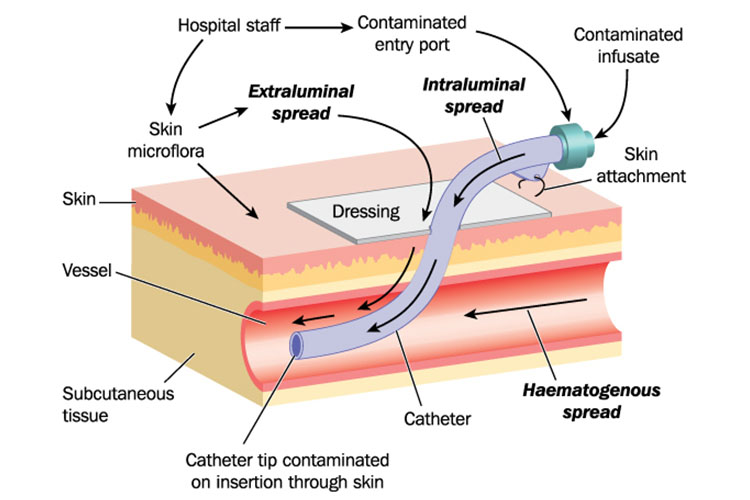
I PIVC sono così comuni che è facile dimenticare che rappresentano un rischio di infezione.
Questo può essere ridotto da una rigorosa igiene delle mani prima e dopo aver toccato il dispositivo, la medicazione o qualsiasi linea e connettore.
La tecnica asettica non touch quando le linee di collegamento sono essenziali (INS, 2016)., I connettori senza ago devono essere puliti per 15 secondi e lasciati asciugare prima di accedere (Moureau & Flynn, 2015).
Non dimenticare la possibile infezione del flusso sanguigno. Se un paziente ha segni di sindrome da risposta infiammatoria sistemica (bassa o alta temperatura, frequenza cardiaca elevata, frequenza respiratoria elevata, conta dei globuli bianchi bassa o alta), qualsiasi dispositivo invasivo è una possibile causa (Shah et al. 2013), e i siti di inserimento dovrebbero essere esaminati per l’infiammazione o la purificazione. Se un paziente mostra segni di infezione senza alcuna fonte evidente, prendere in considerazione la rimozione del PIVC.,
Altre complicazioni?
Sfortunatamente, fino al 40% dei PIV hanno complicazioni, smettono di funzionare o cadono prima del completamento del trattamento (Wallis et al. 2014).
Il fallimento della cannula spesso significa una sostituzione dolorosa e dispendiosa in termini di tempo del PIVC, che può essere difficile, specialmente per i pediatrici, gli anziani e quelli con una mancanza di vene vitali.,
Molti ospedali hanno implementato scale flebiti per migliorare la valutazione PIVC. Le scale di flebite non sono ben convalidate e non sono raccomandate (Ray-Barruel et al., 2014). Mentre la flebite è una preoccupazione, il fallimento del catetere è più spesso causato da occlusione, infiltrazione o rimozione accidentale (Wallis et al., 2014).
Complicanze comuni della cannula IV:
- La flebite (infiammazione della vena) è caratterizzata da uno o più dei seguenti: dolore, arrossamento, gonfiore, calore, una striscia rossa lungo la vena, durezza del sito IV e / o purificazione.,
- L’infiltrazione è la perdita di una soluzione non vescicante nei tessuti circostanti, causando dolore e gonfiore.
- Lo stravaso è la migrazione nei tessuti di un medicinale vescicante o di un fluido, come la chemioterapia. Questo può essere gravemente doloroso e causare gravi traumi tissutali.
- La trombosi o la tromboflebite è la formazione di un coagulo nel vaso, spesso causato dalla cannula che si muove nella vena e aggrava la parete del vaso.
- Danni ai nervi possono verificarsi durante l’inserimento PIVC., Se il paziente lamenta un dolore acuto che alza il braccio, o intorpidimento o formicolio in corso delle estremità, la cannula deve essere rimossa immediatamente.
- Lo spostamento parziale o completo del PIVC indica che non è più nella nave e deve essere rimosso.
(ACSQHC 2019; Kaur et al. 2019)
La diagnosi precoce e il trattamento delle complicanze possono prevenire conseguenze a lungo termine.
Se si sospetta infiltrazione o stravaso, interrompere l’infusione, scollegare il tubo e tentare di aspirare il farmaco residuo dal dispositivo.,
Se il sito è caldo, gonfio o doloroso, sollevare l’arto su un cuscino, consultare un medico e applicare impacchi caldi o freddi come tollerato (SCHN 2016). Offrire paracetamolo, a meno che non sia controindicato. Continuare a valutare regolarmente e documentare la valutazione e le azioni e la risposta del paziente.
Infine, ricorda che la flebite post-infusione può verificarsi fino a 48 ore dopo la rimozione di un PIVC (Webster et al., 2015), quindi è importante valutare i vecchi siti IV, così come i siti attuali.,
Risorse aggiuntive
- Central Line-Associated Bloodflow Infections (CLABSI)