VENTILATORE MECCANICO
La maggior parte dei pazienti ricoverati in terapia intensiva avrà bisogno della respirazione supportata da un ventilatore meccanico ad un certo punto del ricovero. “Ventilare” significa “respirare”. Un ventilatore meccanico è una macchina che respira per un paziente. Anche se il termine artificiale “respiratore” è talvolta usato per descrivere un ventilatore meccanico, questo è davvero un termine errato. La parola respirazione significa “lo scambio di gas”.,
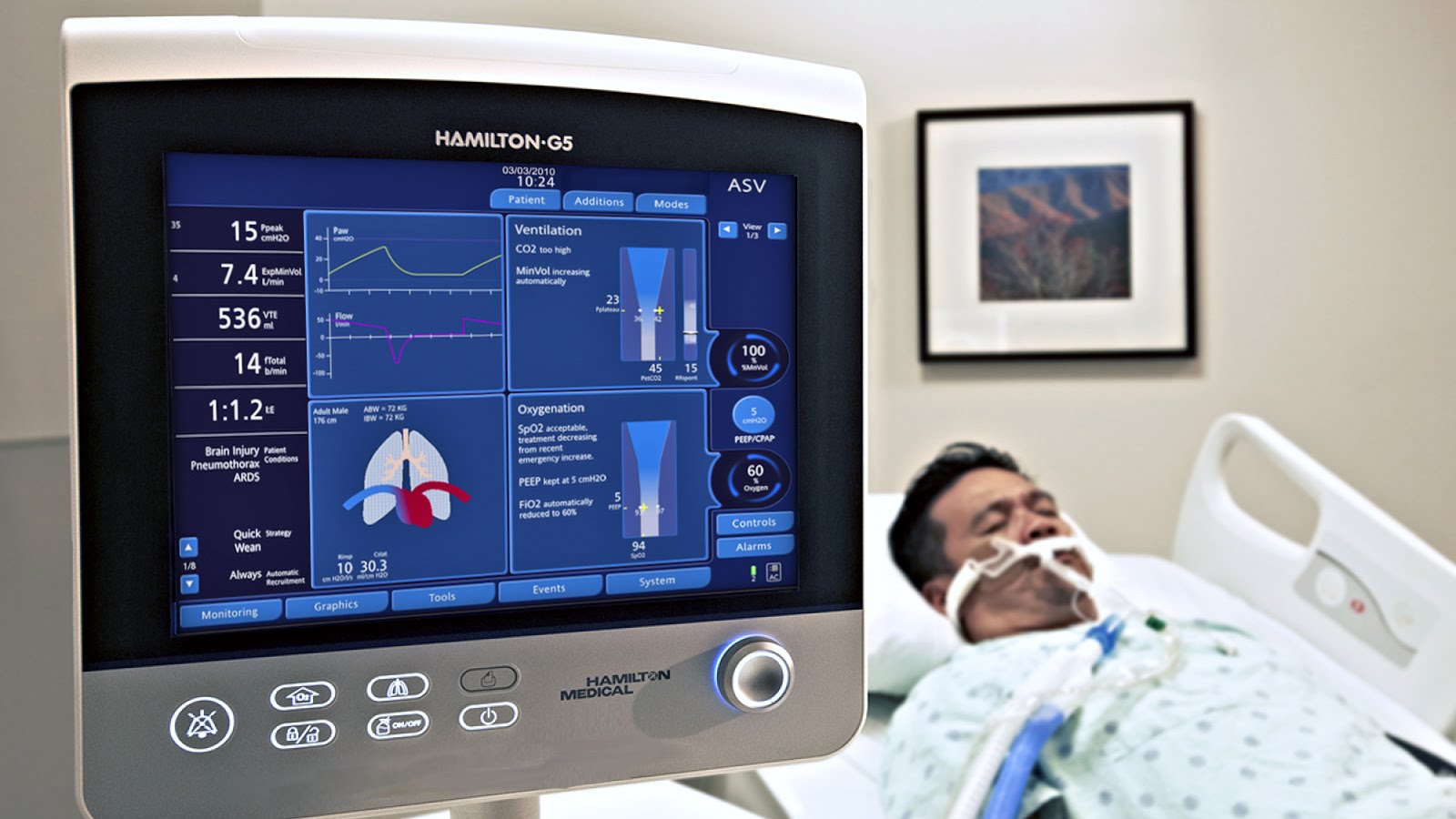
Un ventilatore meccanico fornisce respiri ai pazienti, di solito utilizzando una pressione positiva per aiutare o spingere un respiro nei polmoni.
Possiamo ventilare completamente un paziente e assicurarci che tutti i loro respiri siano erogati dalla macchina respiratoria (rispetto al paziente). La ventilazione obbligatoria continua (CMV) è il metodo più comune per ventilare completamente un paziente. In questo tipo di respirazione, il ventilatore è impostato per dare un numero minimo di respiri garantiti ogni minuto.,
SIMV (ventilazione obbligatoria intermittente sincronizzata) è un altro modo di respirare per un paziente. Con SIMV, il paziente può respirare da solo tra un determinato numero di respiri garantiti. al di là dei respiri meccanici. I pazienti possono essere completamente ventilati mentre sono in SIMV, oppure possono avere un numero molto basso di respiri. L’impostazione della frequenza respiratoria a un numero inferiore costringe il paziente a respirare di più da solo
Il supporto di pressione (PSV o PS) è un tipo comune di supporto respiratorio che viene utilizzato quando il paziente ha bisogno di un supporto parziale., Lo usiamo spesso quando un paziente inizia a migliorare e vogliamo ridurre lentamente la quantità di supporto dal ventilatore. I nostri ventilatori attuali forniscono il supporto di pressione in un modo chiamato SPONT (per spontaneo). Spontaneo significa che il paziente sta iniziando la propria respirazione.
Con il supporto della pressione, il ventilatore fornisce una quantità di pressione positiva alle vie aeree del paziente non appena il paziente inizia a respirare. Questa pressione rende più facile per il paziente prendere un respiro e rende il respiro più grande.,
La quantità di supporto di pressione erogata è misurata in cmH20 e varia tra 5 (supporto minimo) e 30 (supporto totale). I pazienti che necessitano solo di 5-10 di supporto per la pressione possono essere pronti a respirare senza il ventilatore. Quando i pazienti hanno bisogno di più di 15 di supporto per la pressione, di solito non sono pronti a staccarsi completamente dal supporto del ventilatore. Un supporto a pressione superiore a 20 è quasi tanto supporto quanto la ventilazione meccanica completa.
Il controllo della pressione è un modo per dare un respiro meccanico a un paziente proteggendo i polmoni da una pressione troppo alta., Il controllo della pressione è più frequentemente combinato con CMV (P – CMV).
Esistono diverse impostazioni del ventilatore che possono essere utilizzate per supportare la respirazione di un paziente.
L’ossigeno (O2) viene aggiunto all’aria utilizzata per fornire la ventilazione meccanica. La maggior parte dei pazienti ha bisogno di una maggiore concentrazione di ossigeno rispetto a quella presente nell’aria atmosferica normale.
Quando respiriamo, portiamo ossigeno fresco ai nostri polmoni. Normalmente, l’ossigeno costituisce il 21% di tutti i gas nell’aria che respiriamo., Nella salute normale, questo è abbastanza ossigeno in entrata per mantenere il livello di ossigeno nel sangue ad un livello che soddisfi le esigenze di tutte le cellule. La concentrazione di ossigeno nell’aria che respiriamo è chiamata FiO2 (Frazione di ossigeno ispirato). Se un paziente non riceve ossigeno aggiuntivo, spesso diciamo che il paziente è su un FiO2 di .21 (21%) o “Aria della stanza” (io e te respiriamo aria della stanza a meno che non abbiamo ossigeno supplementare).
Un paziente che è in più di 0,21 (21%) di ossigeno sta ricevendo ossigeno supplementare o ossigenoterapia. La maggior parte dei pazienti in CCTC avrà bisogno di un FiO2 di .3 -.5., I pazienti che sono molto malati avranno bisogno di livelli più alti.
L’ossigeno viene misurato nel sangue mediante un esame del sangue chiamato “gas del sangue”. La concentrazione di molecole di ossigeno nel sangue è chiamata PaO2. Possiamo anche misurare la quantità di ossigeno che è attaccato all’emoglobina nei globuli rossi. Questo è chiamato saturazione di ossigeno (o SAT). Se la quantità di ossigeno nel sangue è inferiore al normale, il paziente ha ipossiemia (basso ossigeno nel sangue).
L’emoglobina è una proteina che si trova all’interno dei globuli rossi. Abbiamo circa 300 molecole di emoglobina in ogni globulo rosso., Ogni emoglobina può attaccare un massimo di 4 molecole di ossigeno alla sua parete. Se ogni molecola dell’emoglobina è trasporta il numero massimo di molecole dell’ossigeno, la lettura di saturazione dell’ossigeno è 100% (non può essere migliore di questo). Di solito cerchiamo di mantenere la saturazione di ossigeno tra il 92-98%. Possiamo mantenerlo più basso in alcuni pazienti, ad esempio quelli che hanno malattie polmonari croniche o pazienti che richiedono livelli molto elevati di ossigeno.
Possiamo misurare in modo intermittente la saturazione di ossigeno facendo un “gas di sangue” da un campione di sangue arterioso., Questo è un test di laboratorio che misura i livelli di ossigeno, anidride carbonica, pH e bicarbonato nel sangue. Questo è più facile da fare quando un paziente ha un catetere interno in un’arteria (chiamata linea arteriosa). Le linee arteriose forniscono anche una misurazione continua della pressione sanguigna.
Misuriamo continuamente la saturazione di ossigeno nella maggior parte dei pazienti in CCTC. Questo viene fatto nastrando o ritagliando una sonda di saturazione di ossigeno sul dito o sulla fronte di un paziente. La sonda di saturazione dell’ossigeno (sonda SAT) riflette un fascio di luce infrarossa nei vasi sanguigni., La luce che rimbalza fuori dei globuli rossi avrà diverse lunghezze d’onda in base alla quantità di ossigeno collegato. Queste informazioni vengono utilizzate per visualizzare una lettura continua della saturazione di ossigeno (SPO2).
Se il livello di ossigeno di un paziente rimane basso nonostante le più alte concentrazioni di ossigeno ispirato, potrebbe essere necessario aumentare la quantità di pressione nei polmoni per mantenere aperte le piccole sacche d’aria. Questo tipo di pressione viene mantenuto alla fine dell’espirazione ed è chiamato Pressione espiratoria fine positiva (PEEP).,
Il volume minuto, chiamato anche Ventilazione minuto, è la quantità totale di aria che viene spostata dentro e fuori dai polmoni al minuto. È misurato dal ventilatore. L’anidride carbonica viene eliminata durante l’espirazione (quando viene prodotto il volume minuto). Se la quantità di anidride carbonica nel sangue del paziente aumenta, dobbiamo regolare il ventilatore per spostare più aria dentro e fuori al minuto (aumentare il volume minuto). Il modo più semplice per farlo per un paziente che riceve respiri dal ventilatore è aumentare la frequenza respiratoria (AC o SIMV).,
L’anidride carbonica è uno dei prodotti di scarto che tutte le cellule del corpo producono durante il metabolismo. È un acido debole. L’anidride carbonica entra nel flusso sanguigno dalle cellule metabolizzanti e viene trasportata ai polmoni. Quando espiriamo, l’anidride carbonica viene rimossa dal corpo. Se non respiriamo abbastanza per soddisfare i nostri bisogni, il livello di anidride carbonica nel flusso sanguigno aumenterà. Regoliamo la quantità di ventilazione meccanica che forniamo in modo che i livelli di anidride carbonica e pH del paziente (misurazioni dell’acidità) siano vicini alla normalità.,
C’è pochissima anidride carbonica nell’aria che respiriamo. Se misuriamo il livello di anidride carbonica all’ingresso di un tubo di respirazione, la concentrazione diminuirà rapidamente mentre respiriamo.
Durante l’espirazione, il livello di anidride carbonica aumenta mentre lo soffiamo fuori dal nostro corpo. Spesso misuriamo la quantità di anidride carbonica nell’aria che il paziente espira. Lo misuriamo alla fine del respiro come un modo per monitorare l’efficacia della ventilazione meccanica. Questo è chiamato la fine di marea CO2.
Il volume di marea è la dimensione del respiro espirato di un paziente., Si misura in cc di aria.
Ultima recensione: 31 ottobre 2018